eGFRとは? ~腎機能の指標~
血液検査の結果でeGFRという項目が気になったことはありますか?
ご自身のeGFRの結果はご存じですか?
血圧・血糖・脂質と比べて放置されがちな項目ですが、腎機能が完全に低下する前に対策することで、腎機能低下にブレーキをかけることができます。腎臓は一度悪くなってしまうと回復しないため、早期の対策が必要になる臓器です。

腎機能を守りましょう!
eGFRとは?
| 基準値 | 60.0mL/min 以上 |
|---|
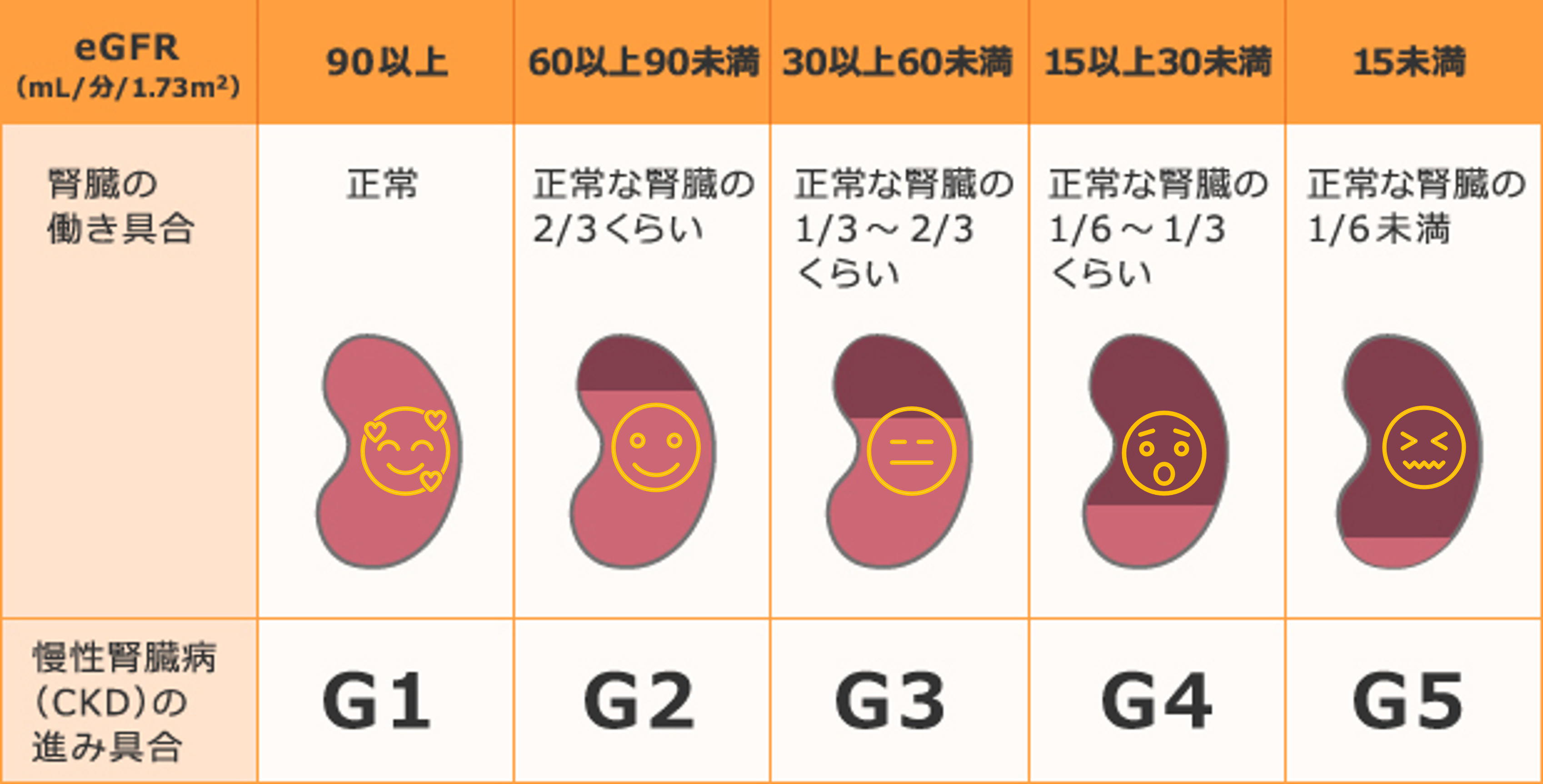
血液検査で現時点でどのくらいの腎機能が残っているかを示す値がeGFRです。100点満点で60点以下だと腎機能低下の疑いがあり、精査が必要と覚えるとわかりやすいです。
医学的には、GFRとは糸球体濾過量のことであり、Glomerular Filtration Rateの略です。
球体濾過量とは、腎臓が1分間に処理する血液の量を指します。
腎臓の中には糸球体という毛細血管の集合体が一つの腎臓で100万個という密度で存在しており、糸球体が人体にとって不要な物質を尿として捨て、必要な物質を回収するというフィルターの役割を果たしています。 この糸球体濾過量はイヌリンという物質を用いて測定します。しかしとてつもない煩雑な工程が必要であり、外来で行う検査としては不向きです。そこで糸球体濾過量の結果を集計し、年齢・性別・血清クレアチニン値から推定するeGFR(推算糸球体濾過値(estimated glemerular filtration rate))が考案されました。現在では健康診断や多くの医療施設で用いられています。
eGFRは、年齢、性別、血清クレアチニン値を用いて計算します。 男性 eGFRcreat(mL/分/1.73㎡) = 194×Cr-1.094 × 年齢-0.287 女性 eGFRcreat(mL/分/1.73㎡) = 194×Cr-1.094 × 年齢-0.287 × 0.739
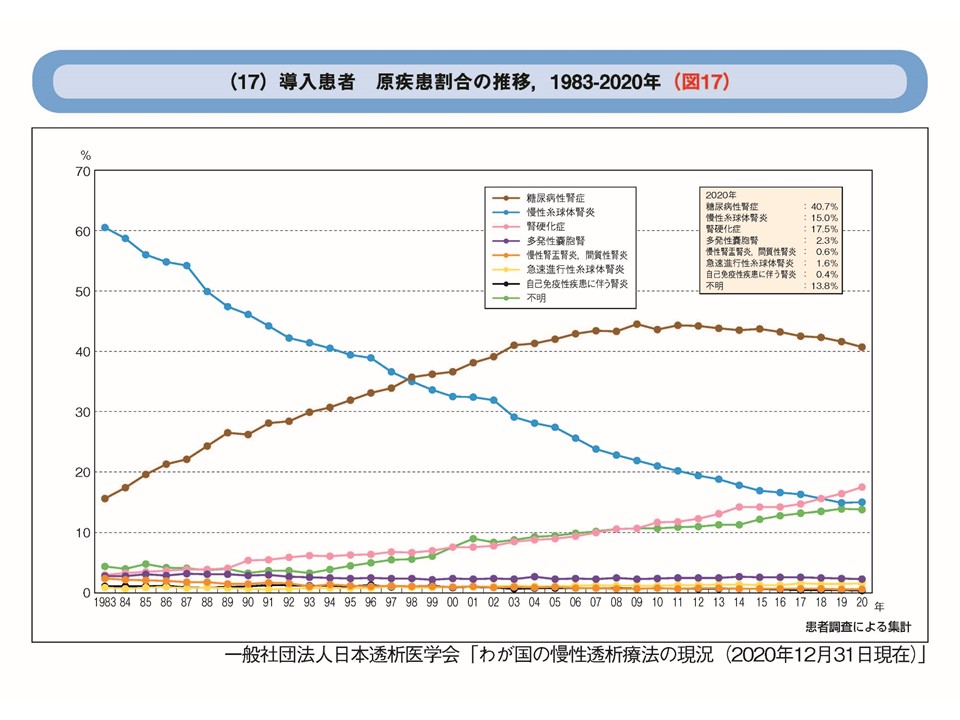
血清クレアチニンは腎機能が悪くなると体にたまるため高くなります。この数式から分かるように、eGFRは血清クレアチニンが高くなると低くなるのです。 eGFRが低値となり維持透析となりやすい疾患は以下のようになります
その他、以下の場合にeGFRが低値となることがあります
健康診断で測定するeGFRは日本人の年齢・性別より補正された推定値になります。 そのため、各個人の筋肉量により実際の値とぶれが出るのですが、これを解決した方法がeGFRシスタチンC法になります。シスタチンCはクレアチニンと異なり筋肉量の影響を受けないため、正確に腎機能を評価できます。健診などで腎機能低下が指摘された場合でも、シスタチンCによるeGFRでは正常範囲の場合には末期腎不全い至るリスクが低いと報告されています。(N Engl J Med . 2013 Sep 5;369(10):932-43) 尿検査で尿蛋白と尿潜血がある場合は注意が必要です。慢性糸球体腎炎の可能性があるからです。糸球体という血液から尿を作る部分に炎症が生じる疾患の総称を慢性糸球体腎炎と呼び、膜性腎症やIgA腎症が有名です。血尿、蛋白尿が持続し、次第に腎機能が低下していきます。精査としては腎臓超音波を行い、適応があれば腎生検をすることで確定診断が得られます。かつては透析導入となる疾患の第1位でしたが、検診などの尿検査で精査のきっかけが簡便にわかり、腎炎に対する様々な治療法が見出されたことで、現在は透析導入率第3位まで改善しています。 尿蛋白が多く、血糖値が高い場合には、糖尿病性腎症を考えます。
糖尿病性腎症には5つのステージがあります。ステージ1は蛋白尿がほぼ出ていない状態、ステージ2は少し漏れている、ステージ3はかなり蛋白尿が漏れており腎機能も低下しはじめる段階です。ステージ4は透析に至るまでの移行期間であり、ステージ5は腎代替療法を行う時期です。 糖尿病発症初期では血糖値が高くとも腎臓には影響はありません。しかし発症10年前後したところで次第に蛋白尿が目立ち始め、ステージ3へと移行します。その後さらに5年から10年以上をかけてステージが進行し、最終的には透析が必要な状況となっていきます。 本邦でのコホート研究で、CKDステージG3b(eGFR 30~44)の場合、糖尿病性腎症であると末期腎不全へ進行するリスクであるHRは7.10と明らかにリスクが高くなります(Clin Exp Nephrol 2010; 14 : 333-9.)
数十年前よりじわじわと増えてきて、ついに慢性糸球体腎炎を抜き透析導入率第2位になった疾患が、腎硬化症です。血圧が高い状態が是正されず、長年継続することで、腎臓の血管に動脈硬化が生じます。すると血管の内腔が狭くなり、糸球体も硬化していき、腎臓の大きさも若いころと比べてしぼんでしまいます。蛋白尿は軽度もしくは正常範囲であり尿検査のみでははっきりわかりづらいことが多く、血液検査でクレアチニンの上昇、eGFRの低下で疑われます。確定診断は腎生検ですが、進行例ではすでに腎臓が萎縮してしまっているため生検が難しく行わないことも多いのが実情です。 慢性腎不全と診断されている場合、残念ながら失われた腎機能を回復させる方法は腎移植以外にはありません。しかし腎機能が悪化するスピードを緩和させることはできるようになってきました。腎機能がどのステージにあるかを知り、早期に対策をすることが、腎臓を守るためには重要になります。 何と言っても過剰な塩分を控えることが最重要になります。腎臓は体内のバランスをとる臓器なので塩分を摂取しすぎると、腎臓の糸球体の機能により余分な塩分を対外へ追い出そうと働きます。高血圧症となると動脈硬化により糸球体へ向かう細動脈の血管内腔が狭くなり、糸球体への血流が豊富ではなくなります。しだいに糸球体は硬化し正常の構造ではなくなり、老廃物を対外へ排出する能力が低下します。余分な塩分を対外へ排出する効率が落ちてしまうので、さらに高血圧症を助長するという悪循環が続き、腎機能は低下していきます。
大部分のランダム化比較試験(RCT)で食塩摂取制限により有意に血圧が低下し、ほぼすべてのRCTで尿蛋白やアルブミン尿の低下を認めることが分かっています。慢性腎臓病の場合、食塩摂取を制限することで得られる効果は、高血圧と蛋白尿を改善するという点でエビデンスレベルが高いと判断されています。
各RCTでの塩分制限群での食塩摂取量が6g/日前後であったことから、6g/日未満の食塩摂取制限が推奨されています。
高血糖状態が長く続くと糸球体が障害され、組織的に変化していきます。当初はアルブミンという小さな蛋白が漏れ(腎症2期)、進行すると蛋白尿がはっきりとし(腎症3期)、次第に腎機能が低下し腎不全に至り(腎症4期)、最終的には腎代替療法が必要な時期(腎症5期)となります。これが糖尿病性腎症という病態です。糖尿病性腎症を発症したり進行させないためには、適切な血糖コントールが重要です。 過去の複数の大規模な疫学調査で糖尿病などの基礎疾患がなくても肥満は蛋白尿が出現しやすく、腎機能が低下するリスクとなることが知られています。
BMI≧27以上を対象にエネルギー制限食による減量で、蛋白尿が有意に減少したという報告(Am J Kidney Dis . 2003 Feb;41(2):319-27)や、2型糖尿病に罹患している方のアルブミン尿増加に対する抑制効果を示した大規模試験のサブ解析(Lancet Diabetes Endocrinol 2014;2:801-9.)などがあり、体重を減らすことは腎機能に有益と考えられています。
肥満を伴う場合には、減量が腎保護に有益と上記で示しました。肥満を伴わない場合を対象にした研究は小規模のものしかありませんが、それらを統合したメタ解析では、運動介入群で有意なeGFRの改善(+2.56 95%CI 0.39-4.74, P=0.02)を認めておりました。
尿蛋白が多い場合、かつては安静が必要とする時期がありましが、現在では推奨されていません。上記メタ解析に採用された論文の中で、少なくとも運動で腎機能が悪化したという報告がなかったためです。肥満の有無に関わらず、可能な範囲での運動は腎保護に良い可能性があります。
eGFR低下速度と飲水量の関係を調べたRCT(JAMA 2018 ; 319 : 1870-9.)では、飲水量を通常量に加えて1~1.5L/日増やしてもeGFR低下速度は抑制できないという結果でした。
CKDG3-G4(eGFR 15~59)を対象とした観察研究(Nephrol Dial Transplant 2022 ; 37 : 730-9.)では、飲水量が1L/日より少ない場合も末期腎不全のリスクが上昇(HR 1.59, 95%CI 1.06-2.38)し、CKD G3-G4(eGFR 15~59)では飲水量が1~1.5L/日が末期腎不全に至るリスクが最も小さいという結果でした。
過剰なたんぱく質が過剰濾過の原因となること、代謝産物の窒素化合物が尿毒症物質として蓄積することより、腎機能低下や尿蛋白の抑制が期待され、低たんぱく質食が以前より推奨されています。これまで行われたRCRでのメタ解析では、0.8g/kg標準体重/日未満の低たんぱく質食群では末期腎不全や全死亡率が低い傾向にあり、eGFRの低下抑制に対して有効な可能性があります。
しかしたんぱく質制限の結果、栄養状態が悪化し、体内の蛋白が保てず、かえって窒素化合物が増加する懸念があります。高齢者で筋肉量が少ない場合には、たんぱく質制限により筋肉量がさらに減少し、身体機能の低下を助長する可能性があります。以上より、たんぱく質摂取については画一的な判断はできないため、主治医と相談しましょう
CKDステージG3-G4(eGFR 15~59)において、代謝性アシドーシスが、末期腎不全への進展に関連することが複数の前向き研究で示されています。
代謝性アシドーシスとは、呼吸によって排出されない酸性物質が過剰に産生されることなどで、体内のpHが酸性に傾いた状態です。代謝性アシドーシスかどうかは、血液ガス分析検査が望ましいですが、Na+] - ([Cl-] + 2.5x[Alb]) <24や、[Na+] - ([Cl-] <36などの近似式で診断することができます。
代謝性アシドーシスの改善には、①重炭酸Naによるアルカリ療法 ②野菜や果物摂取による非薬物療法があり、どちらもeGFR低下抑制効果を複数の報告(Clin J Am Soc nephrol 2019; 14 : 1011-20.など)で認めています。
腎機能が低下している場合には、高カリウム血症の懸念があります。このため、以前のガイドラインでは、豊富なカリウムを含んでいる野菜・果物の摂取は推奨されていませんでした。
2023CKDガイドラインでは、代謝性アシドーシスと診断されている場合には、腎機能悪化を抑制できる可能性があるため、野菜・果物摂取による食事療法を行うように提案すると変更されました。
高カリウム血症の発症と、果物摂取による血糖上昇の注意は必要ですので、ご自身で判断せず、必ず主治医と相談しながら食事療法を行ってください。
505,841人を対象にした最新のメタ研究(J Ren Nutr 2021 ; 31 : 5-20)では、コーヒーの摂取が慢性腎臓病の新規発症を抑制でき(RR 0.86, 95% CI 0.76-0.97)、1日2杯以上でより効果的である結果でした。同研究では、末期腎不全への進展抑制効果(RR 0.82, 95%CI 0.72-0.94)、アルブミン尿のリスク減少(RR 0.81, 95% CI 0.68-0.97)、腎機能低下に関連する死亡の抑制効果(RR 0.72, 95%CI 0.54-0.96)も示されました。少なくともコーヒー摂取が腎臓に悪影響を及ぼす可能性は低いと言えます。
これまで記載したように、腎機能の低下について簡単に解説いたしました。慢性腎臓病は少し腎機能が低下しても全く自覚症状がないため、健診を毎年行っていなければ気が付かず、いつの間にか腎機能が低下し始めていることがあります。慢性腎臓病は早めに対策すればするほど腎臓の寿命が長くなりますので、ご自身のeGFRについて知ることは有用です。
外来で簡単に腎機能は測定できる
eGFRは低いほど腎機能が悪い
eGFRが低くなる原因は?
eGFRが低い場合の検査
シスタチンC
尿検査
糖尿病性腎症
腎硬化症
腎機能をあげることはできるのか
腎機能を回復させる手段は限られている
腎機能を下げないためにできること
日常生活で気を付けること
減塩
糖質
減量
運動
飲水量
たんぱく質摂取量
野菜・果物
コーヒー摂取
まとめ

